Arteriële thrombectomie en thrombolyse
Arteriële thrombectomie en thrombolyse als behandeling voor acute of subacute ischemie
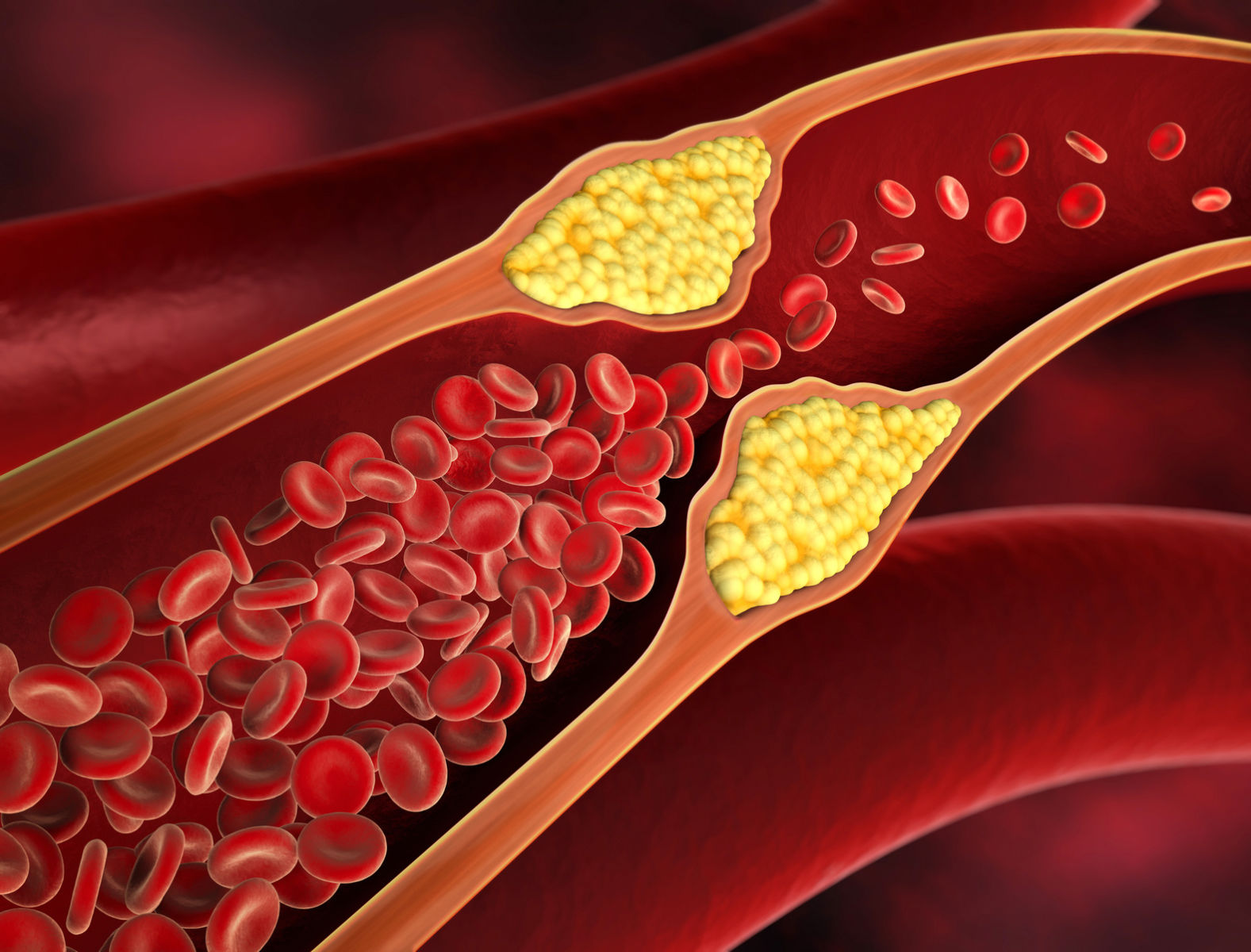
Bij een acute of subacute thrombose (klontervorming) van een slagader krijgen de door deze arterie bevloeide weefsels te weinig bevloeiing. Een ischemie kan tot verlies van een lidmaat leiden, zonder of zelfs met een behandeling.
Afhankelijk van de ernst kan worden beslist een afwachtende houding aan te nemen, of toch te opteren voor verdere vaatchirurgische behandeling: Arteriële thrombectomie en thrombolyse, embolectomie of bypass.
Arteriële thrombectomie
Arteriële thrombectomie is het chirurgisch verwijderen van een slagaderklonter in een natieve arterie of in een bypass. Embolectomie is dezelfde procedure maar het gaat dan om een embool, een klonter of fragment dat in een slagader of bypass naar distaler is gemigreerd. Dikwijls gaat het om een lidmaatbedreigende situatie.
Deze methode kan worden toegepast als de ischemie (zuurstoftekort) van de weefsels ernstig is en er geen tijd is voor de langzamere thrombolyse. Ook bij patiënten met een contra-indicatie voor thrombolyse is deze optie wenselijk.
De ingreep gebeurt met ruggeprikverdoving of algemene narcose in overleg met en door de anesthesist. Verdere uitleg (informed consent) omtrent de anesthesie wordt U pre-operatief door de anesthesist verstrekt. Er wordt een liesincisie (of thv. de elleboogplooi bij ischemie van een arm) gemaakt aan de kant van de ischemie.
De slagader wordt geopend, en een speciale balloncatheter wordt doorheen de klonter geschoven. Het ballontje wordt verderop opengeblazen, en de catheter met het opgeblazen ballonnetje wordt terug getrokken zodat de klonter mee naar buiten komt. Direct aansluitend is dikwijls een endovasculair herstel van een onderliggend probleem aangewezen en wordt een ballondilatatie met of zonder stent uitgevoerd. De slagader en de wonde in de lies of elleboog worden gesloten dikwijls met achterlaten van een redon (buisje en opvangpotje voor oud bloed welke de dag er op worden verwijderd) en na de ingreep kan U naar de kamer.
Risico’s op korte termijn zijn naast deze van endovasculaire behandelingen in het algemeen oa. het verder migreren van de klonter wat lidmaatbedreigend kan zijn. Ook kan soms de klonter om technische redenen niet worden verwijderd of kan de arterie inwendig worden beschadigd, en een bypass of nadien amputatie nodig zijn.
U kan naar huis als de wonde in de lies droog is, meestal na 2 of 3 dagen. Afspraken omtrent bloedverdunners worden gemaakt bij ontslag. U krijgt meestal ook nog 10 dagen een spuitje heparine in de buikwand door de thuisverpleegster, en deze moet 10 dagen de wonde opvolgen en verzorgen. De hechtingen of haakjes mogen na 10 dagen door de thuisverpleegster of huisarts worden verwijderd.
U komt terug op de raadpleging bij wondproblemen, nieuwe ischemie of anders na een maand. Verdere opvolging na arteriële thrombectomie nadien is nodig.
Arteriële thrombolyse
Thrombolyse is het langzaam rechtstreeks in de slagaderklonter (thrombus) inspuiten van een oplosmiddel via een catheter met de bedoeling deze klonter op te lossen. Nadien is meestal direct aansluitend nog een endovasculair herstel van een onderliggend slagaderprobleem nodig.
Deze methode kan worden toegepast als de ischemie (zuurstoftekort) van de weefsels niet te diep is, en nog niet te lang bezig (de klonter mag niet verlittekend zijn). Voordeel is dat er geen wonden gemaakt worden, en dat de chirurgische mogelijkheden bewaard blijven indien de thrombolyse niet succesvol blijkt. De voorbereiding is dezelfde als bij de endovasculaire behandeling van slagaderlijden. De procedure verloopt meestal over twee tot drie dagen.
Onder algemene narcose wordt via een prik een sheath of werkkanaal in de contralaterale (andere kant) lies of een arm geplaatst. Dan wordt onder beeldvorming via deze sheath een speciale thrombolyse catheter tot in de klonter gebracht. U wordt opgenomen op de dienst intensieve zorgen voor nabije opvolging. Via de catheter wordt dan met een controleerbare spuitpomp traag het oplosmiddel (urokinase) ingespoten en begint de klonter op te lossen.
De dag er op of eerder indien geïndiceerd komt U terug naar de operatiezaal na stopzetten van de thrombolyse. Er wordt zonder verdoving een nieuwe slagaderfoto (arteriografie) gemaakt.
Als de klonter niet of ten dele opgelost is, wordt de catheter opnieuw geplaatst en elders gepositioneerd, en gaat U terug naar intensieve zorgen. De thrombolyse wordt dan een dag verder gezet en de dag er op wordt een nieuwe controle slagaderfoto gepland. Als de klonter gelyseerd is en er onderliggend geen slagaderprobleem wordt weerhouden, kan U naar de gewone kamer en is de procedure afgelopen. Als de klonter weg is en er onderliggend wel een slagaderprobleem wordt weerhouden, krijgt U een algemene narcose en wordt endovasculair het arterieel probleem behandeld. Als de klonter na 2 tot 3 dagen niet opgelost is, wordt de procedure gestaakt.
Specifieke risico’s van arteriële thrombectomie en thrombolyse zijn, naast deze van de endovasculaire slagaderbehandelingen in het algemeen, een verhoogd bloedingsrisico in gans het lichaam. Daarom wordt geopteerd voor de opname op intensieve zorgen zolang de urokinase toegediend wordt, zodat mogelijke problemen sneller herkend kunnen worden. Bij een bloeding kan het nodig zijn al dan niet tijdelijk de thrombolyse stop te zetten of maatregelen te nemen deze bloeding te stoppen. Patiënten met een verhoogd bloedingsrisico krijgen best geen thrombolyse, bv. na recente chirurgie, trauma, hersenbloeding, breuken,…
U kan na de laatste procedurestap de dag er op naar huis. Verdere zorgen, bloedverdunners en opvolging is idem als bij de endovasculaire behandeling van slagaderlijden.
U kan een afspraak maken bij Dokter Tom Berghmans voor een raadpleging in zijn prive-praktijk en in het Heilig Hart Ziekenhuis te Mol
Algemeen slagaderlijden
Overzicht van de klachten
Slagaderen of arteries zijn aanvoerende bloedvaten en ze voorzien de weefsels van de noodzakelijke zuurstof en voedingsstoffen. Deze arteries kunnen vernauwen (stenoseren) of dichtslibben (occluderen) vooral als gevolg van roken. Ook oa. diabetes, erfelijkheid, leeftijd, hoge bloeddruk en cholesterol kunnen slagaderproblemen uitlokken. Een deel van de behandeling is dan ook deze uitlokkende factoren corrigeren voor zover mogelijk.
De klachten zijn afhankelijk van de ernst, de uitgebreidheid, de lokalisatie en de snelheid van het vernauwen of dicht gaan van de slagader. In de benen gaat het van etalagebenen (claudicatio) naar pijn in rust tot het optreden van wonden of afsterven van weefsels. Naar de hersenen kan het een beroerte uitlokken, in de darmen een infarct. De slagaderen kunnen ook uitrekken (dilateren), wat in de buik kan leiden tot scheuren van een aneurysma (hartaderbreuk).
Er zijn voor al deze problemen meerdere behandelingsmogelijkheden, en wordt wordt steeds gezocht naar de minst invasieve en meest efficiënte optie. Opvolging nadien is zeer belangrijk omdat het probleem wel kan behandeld worden maar niet altijd genezen : soms zijn de jaren eropvolgend nieuwe procedures noodzakelijk.
Plaats van de klachten
Slagaderproblemen aan de benen
Vernauwingen of volledige verstopping van de bloedvaten in de benen geven variabele klachten afhankelijk van de ernst. Aanvankelijk voelt men weinig, de eerste symptomen zijn verkramping bij het stappen, nadien komen er ook pijnklachten in rust of wondproblemen.
Classificatie opgesteld door Dr Fontaine in 1954:
- Stadium I: vaatafwijkingen zonder klachten
- Stadium II: etalagebenen (claudicatio intermittens)
– IIa indien klachten na meer dan 200 meter lopen
– IIb indien minder dan 200 meter lopen - Stadium III: pijn bij rust
- Stadium IV: trofische letsels,: zweertjes aan tenen/voeten die niet goed genezen
Risicofactoren
Een vernauwing in de slagader is het gevolg van slagaderverkalking (atherosclerose). Bekende risicofactoren voor slagaderverkalking zijn roken, hypertensie (hoge bloeddruk), diabetes mellitus (suikerziekte) en een te hoog cholesterolgehalte in het bloed.